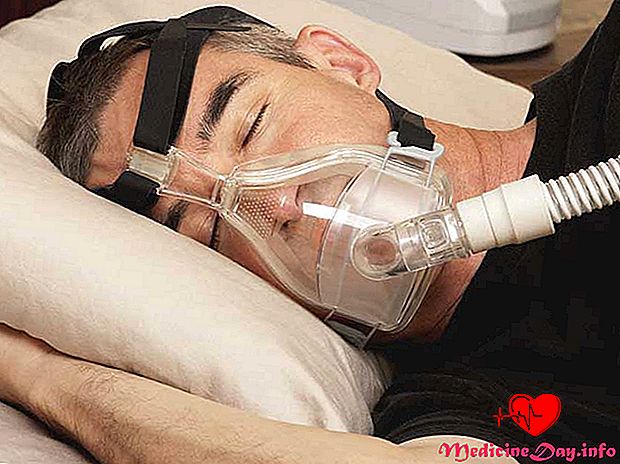
Ce este terapia BiPAP?
Reacția bilaterală a presiunii căilor aeriene (BiPAP) este adesea utilizată în tratamentul bolii pulmonare obstructive cronice (BPOC). BPOC este un termen umbrelă pentru afecțiunile pulmonare și respiratorii care fac ca respirația să fie dificilă.
Inițial, terapia a fost disponibilă numai ca tratament intern în spitale. Acum, se poate face acasă.
Mașinile moderne BiPAP sunt dispozitive de masă echipate cu tuburi și o mască. Pur si simplu puneti masca peste nas si / sau gura pentru a primi doua niveluri de aer sub presiune. Un nivel de presiune este furnizat atunci când inspirați și o presiune mai scăzută este dată când expiră.
Mașinile BiPAP conțin adesea un cronometru de "respirație" inteligent, care se adaptează modelelor respiratorii. Se resetează automat nivelul aerului sub presiune atunci când este necesar pentru a vă ajuta să vă mențineți nivelul de respirație pe țintă.
Această terapie este un tip de ventilație neinvazivă (NIV). Aceasta deoarece terapia BiPAP nu necesită o procedură chirurgicală, cum ar fi intubația sau traheotomia.
Continuați să citiți pentru a afla cum această terapie vă ajută să gestionați BPOC și cum se compară cu alte opțiuni de tratament.
Cum ajuta BiPAP cu BPOC?
Dacă aveți BPOC, este posibil ca respirația dumneavoastră să fie afectată. Durerea de respirație și respirația șuierătoare sunt simptome comune ale BPOC, iar aceste simptome se pot agrava pe măsură ce starea progresează.
Terapia BiPAP vizează aceste modele de respirație disfuncțională. Având o presiune de aer personalizată atunci când inspirați și o a doua presiune de aer personalizată atunci când expirați, mașina este capabilă să ofere o ușurare plămânilor și muschilor pereților toracici.
Această terapie a fost inițial utilizată pentru a trata apneea de somn, și pentru un motiv bun. Când dormi, corpul se bazează pe sistemul nervos central pentru a conduce procesul de respirație. Dacă vă odihniți într-o poziție înclinată, aveți mai multă rezistență atunci când respirați.
În funcție de nevoile dvs. individuale, terapia BiPAP poate avea loc când sunteți treaz sau adormit. Utilizarea în timpul zilei poate limita, printre altele, interacțiunile sociale, dar poate fi necesară în anumite situații.
De obicei, veți folosi o mașină BiPAP pe timp de noapte pentru a vă ajuta să vă mențineți căile respiratorii deschise în timp ce dormiți. Acest lucru ajută schimbul de oxigen cu dioxid de carbon, făcând mai ușor să respirați.
Pentru persoanele cu BPOC, aceasta înseamnă mai puțină muncă respirată în timpul nopții. Presiunea din căile aeriene încurajează un flux constant de oxigen. Acest lucru vă permite plămânilor să transporte mai eficient oxigenul în corpul dumneavoastră și să elimine excesul de dioxid de carbon.
Cercetările au arătat că pentru persoanele care au BPOC și niveluri mai ridicate de dioxid de carbon, utilizarea regulată pe timp de noapte BiPAP poate îmbunătăți calitatea vieții și respirația și poate crește supraviețuirea pe termen lung.
Există efecte secundare?
Cele mai frecvente efecte secundare ale terapiei BiPAP includ:
- nas uscat
- congestie nazala
- rinită
- disconfort general
- claustrofobie
Dacă masca ta este slăbită, este posibil să aveți și o scurgere de aer a măștii. Acest lucru poate împiedica menținerea presiunii prescrise. Dacă se întâmplă acest lucru, acesta poate afecta respirația.
Pentru a preveni o scurgere de aer, este esențial să cumpărați o mască potrivită corect gurii, nasului sau ambelor. După ce ați pus masca, rulați degetele peste margini pentru a vă asigura că este "sigilat" și fixat pe fața dumneavoastră.
Poate BiPAP cauza orice complicații?
Complicațiile din BiPAP sunt rare, dar BiPAP nu este un tratament adecvat pentru toți oamenii cu probleme respiratorii. Cele mai importante complicații sunt legate de înrăutățirea funcției pulmonare sau a leziunilor. Discutați cu medicul dumneavoastră despre riscurile și beneficiile individuale pe care le puteți avea cu terapia BiPAP. Acestea vă pot ajuta să cântăriți opțiunile și să oferiți îndrumări suplimentare.
Care este diferența dintre terapiile CPAP și BiPAP?
Presiunea continuă a căilor aeriene pozitive (CPAP) este un alt tip de NIV. Ca și în cazul BiPAP, CPAP expulzează aerul sub presiune dintr-un dispozitiv de masă.
Diferența esențială este că CPAP oferă doar un singur nivel de presiune presetată a aerului. Aceeași presiune continuă este furnizată atât în timpul inhalării, cât și în timpul expirării. Acest lucru poate face expirarea mai dificilă pentru unii oameni.
Singura presiune a aerului vă poate ajuta să vă mențineți căile respiratorii deschise. Dar cercetatorii au descoperit ca nu este la fel de benefic pentru persoanele cu BPOC, cu exceptia cazului in acestea au, de asemenea, apnee de somn obstructiva.
Mașinile BiPAP oferă două nivele diferite de presiune a aerului, ceea ce face ca respirația să fie mai ușoară decât cea a unei mașini CPAP. Din acest motiv, BiPAP este preferat pentru persoanele cu BPOC. Reduce efortul necesar pentru a respira, ceea ce este important pentru persoanele cu BPOC care consumă multă energie din respirație.
CPAP are aceleași efecte secundare ca și BiPAP.
BiPAP poate fi, de asemenea, utilizat pentru tratarea apneei de somn, mai ales atunci când CPAP nu a fost de ajutor.
Există alte terapii disponibile?
Deși unii cercetători au salutat BiPAP ca fiind cea mai bună terapie pentru BPOC, nu este singura opțiune.
Dacă ați epuizat deja lista cu potențiale schimbări de stil de viață - și ați lovit-o dacă ați fumat - planul actualizat de tratament poate include o combinație de medicamente și terapii cu oxigen. Chirurgia este de obicei efectuată doar ca o ultimă soluție.
Medicament
În funcție de nevoile dumneavoastră, medicul dumneavoastră vă poate recomanda un bronhodilatator cu durată scurtă de acțiune sau un efect de lungă durată sau ambele. Bronhodilatatoarele ajută la relaxarea mușchilor din căile respiratorii. Acest lucru vă permite să vă deschideți mai bine căile respiratorii, făcând respirația mai ușoară.
Acest medicament este administrat prin intermediul unei mașini de nebulizator sau a unui inhalator. Aceste dispozitive permit medicamentul să meargă direct în plămâni.
În cazuri severe, medicul dumneavoastră vă poate prescrie și un steroid inhalator care să vă completeze bronhodilatatorul. Steroizii pot ajuta la reducerea inflamației în căile respiratorii.
Aflați mai multe: o listă de medicamente care vă ajută la ameliorarea simptomelor BPOC "
Terapia cu oxigen
Similar cu terapia BiPAP, terapia cu oxigen oferă deseori oxigen în plămâni printr-o mască de față. Oxigenul poate fi, de asemenea, administrat prin tuburi care se odihnesc în nas sau printr-un tub plasat în trahee.
Acest oxigen este conținut într-un rezervor portabil, pe care trebuie să îl reumpleți odată ce nivelurile devin scăzute. Puteți folosi terapia cu oxigen zi sau noapte, ori de câte ori este benefic pentru dvs.
Spre deosebire de terapia BiPAP, terapia cu oxigen oferă doar un nivel de oxigen stabilit. Oxigenul dintr-un rezervor de oxigen nu este personalizat în funcție de necesitățile dvs. individuale, nu există presiune aplicată asupra căilor respiratorii, iar aparatul nu se poate adapta modelelor de respirație specifice.
Interventie chirurgicala
Dacă aveți simptome severe și nu răspundeți bine la alte terapii, medicul dumneavoastră vă poate recomanda intervenții chirurgicale. Aceasta este, de obicei, o ultimă soluție.
În funcție de nevoile dvs. individuale, medicul vă poate recomanda:
- bulletomie pentru a elimina bulbul, care se formează peste sacuri de aer deteriorate, din plămâni
- reducerea volumului pulmonar pentru a elimina țesutul pulmonar deteriorat
- transplantul pulmonar
Care terapie este potrivită pentru dvs.?
Lucrați cu medicul dumneavoastră pentru a vă da cele mai bune planuri de tratament pentru dumneavoastră. Simptomele individuale vă vor ajuta medicul să decidă asupra terapiilor și să facă recomandări personalizate.
Mulți oameni cu BPOC găsesc adesea că somnul este inconfortabil. În aceste cazuri, BiPAP ar putea fi calea de urmat. Medicul dvs. poate recomanda, de asemenea, o combinație de medicamente și terapii cu oxigen.
Când explorați opțiunile, adresați-vă medicului:
- Care este cea mai bună terapie pentru mine?
- Există vreo alternativă?
- Va trebui să folosesc acest lucru zilnic, periodic? Este o soluție temporară sau permanentă?
- Ce fel de schimbări de stil de viață pot să fac pentru a-mi îmbunătăți simptomele?
- Asigurările sau Medicare vor acoperi acest lucru?
În cele din urmă, terapia pe care o alegeți depinde de efectul pe care îl are asupra dumneavoastră funcția pulmonară și de ce metode vor obține cel mai bine aerul de care aveți nevoie în plămâni.